资讯中心
作者:香雪精准医疗-唐先青
发布时间:2019-10-23
阅读:15462
艾滋病病毒(HIV,Human Immunodeficiency Virus),又称为人类免疫缺陷病毒,是针对人类免疫系统的一种病毒。被感染后,随着时间推移,免疫系统会遭到严重的破坏而失去保护功能,俗称免疫缺陷。那些健康的免疫系统通常可以抵抗的感染和肿瘤发生,在此时发生的风险就增加了,这些并发症称为艾滋病(AIDS,Acquired Immunodeficiency Syndrome),全称为获得性免疫缺陷综合征(如图1)。艾滋病病毒有两种亚型,分别为HIV-1和HIV-2。HIV1是全世界艾滋病的主要病毒,HIV-2比较罕见,通常局限于西非和南亚地区。由于HIV-2非常少,因此艾滋病病毒常常指的是HIV-1型(如图2)。HIV攻击CD4+细胞,即细胞膜上有CD4分子的细胞,巨噬细胞、辅助T细胞和树突细胞都参与机体免疫反应且细胞膜上都有CD4分子。因此,它们都是HIV的攻击目标。(如图3)
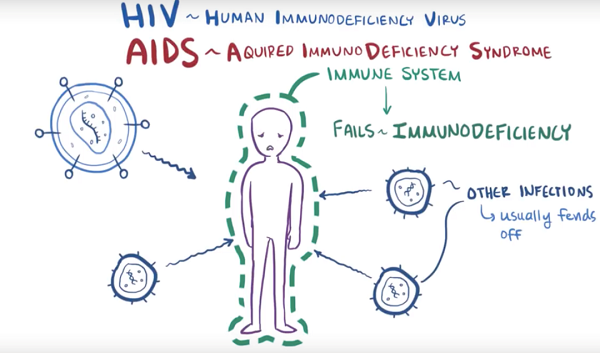
图1. 艾滋病病毒(HIV)和艾滋病(AIDS)
(图片来自OSMOSIS.ORG)
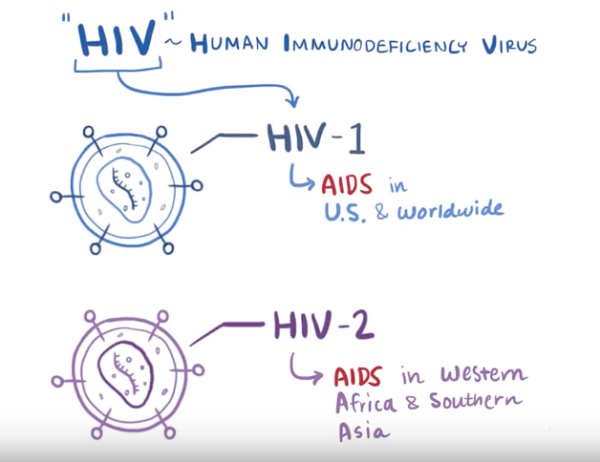
图2. 1型艾滋病病毒(HIV-1)和2型艾滋病病毒(HIV-2)
(图片来自OSMOSIS.ORG)
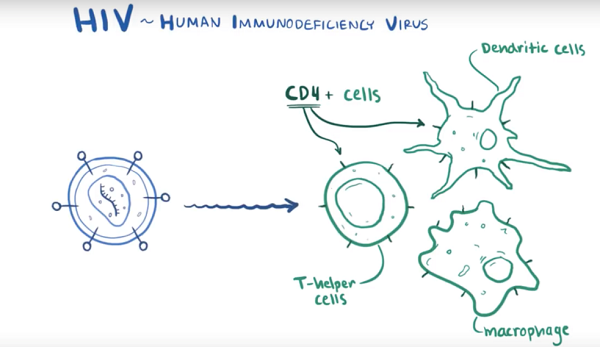
图3. HIV进攻CD4+的宿主细胞。即细胞膜上有CD4分子的细胞,包括巨噬细胞、辅助T细胞和树突细胞。(图片来自OSMOSIS.ORG)
CD4分子是这些细胞与其它免疫细胞结合并传递信号,这对于抵抗外来病原体的攻击非常重要,因此,这些小分子对于免疫系统来说尤为重要,同时,它们对于HIV也极其重要。HIV通过其胞膜上的gp120蛋白与CD4分子结合,然后,在通过gp120蛋白与辅助受体(co-receptor)相结合,HIV需要同时结合CD4分子和辅助受体才能进入细胞内。最常见的辅助受体包括主要分布在T细胞上的CXCR4受体和主要分布于T细胞、巨噬细胞、单核细胞和树突细胞上的CCR5。对于HIV来讲,辅助受体非常重要,当CCR5出现遗传免疫的个体对于HIV有抵抗力或者免疫力,因为HIV无法通过相互结合而进入细胞,事实上,即使是导致辅助受体数量减少的变异,也会使得病毒很难传播,因此使得病情进展较慢。对于没有任何突变的病人,一旦HIV与CD4和辅助受体(CXCR4或者CCR5)结合,HIV就能进入细胞内(如图4所示)。
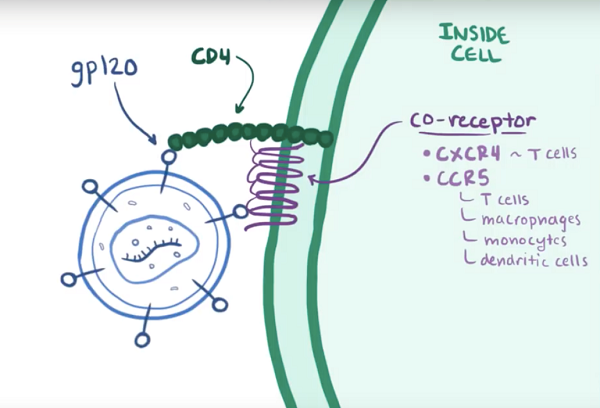
图4. HIV进攻CD4+细胞的分子机理(图片来自OSMOSIS.ORG)
HIV是单链的、正向的、有包膜的RNA逆转录病毒,也就是说,在感染时,它的RNA单链进入到辅助T细胞中,逆转录病毒的 “逆”并不是指它的样式,指的是,它需要逆转录酶来合成前病毒DNA互补双链,这种形式能够整合入宿主细胞的基因组DNA。因此,它进入到辅助T细胞的细胞核中,将自己嵌入至宿主细胞的DNA中,预备合成新的HIV病毒,这些病毒很狡猾,可是更狡猾的是,当免疫细胞被激活后,DNA开始转录并翻译蛋白质产生免疫应答,每当免疫细胞因机体感染等原因产生免疫应答时,免疫细胞都会无法避免地转录和翻译新的HIV病毒,后者从宿主细胞中释放到机体中去感染更多的正常细胞(如图5)。需要强调的一点是,HIV复制时是很容易出错的,因此,在感染期间可能发生突变,产生略微不同的病毒链,这些病毒都可以看作是HIV,但是相互之间又略有不同,它们攻击宿主的不同细胞,这种宿主细胞偏好称为病毒趋向性(如图6)。
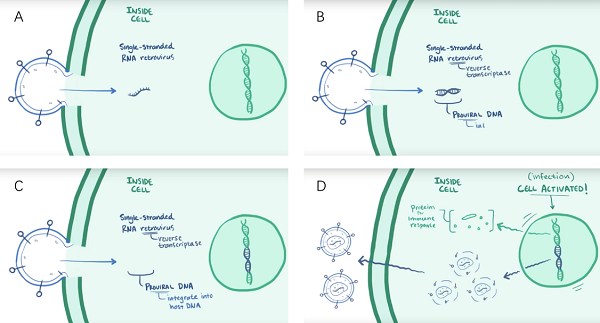
图5. HIV进入宿主细胞之后整个生命周期。逆转录、复制、整合、子代病毒包装释放
(图片来自OSMOSIS.ORG)
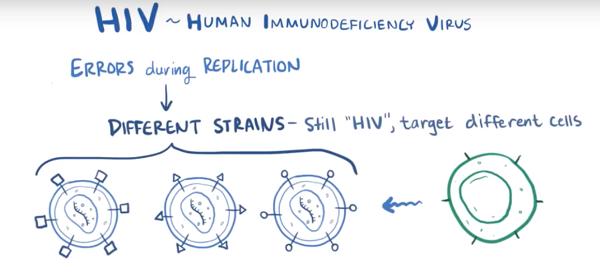
图6. HIV突变(图片来自OSMOSIS.ORG)
让我们从HIV通过发生性接触进入机体开始讲起,这是艾滋病主要的传播途径,早期非急性感染期,此时的HIV与辅助受体(CXCR4或者CCR5)相结合,病毒进入到T细胞、巨噬细胞和树突细胞中,通常树突细胞位于病毒进入机体部位的上皮组织或粘膜组织中,在这里,树突细胞感染病毒,并转移至大量免疫细胞聚集的淋巴结,在这里HIV有机会去感染辅助T细胞、巨噬细胞、单核细胞和更多还未感染的树突细胞,导致HIV复制,血液病毒计数出现高峰,处于急性感染期间的病人出现类似流感或者单核细胞增多症的症状,随后,免疫应答发生,病毒的复制被免疫系统控制,血液中的病毒数量逐渐减少,但在12周内仍能检出,此后,病人进入慢性或潜伏期可持续2-10年,如果我们同时在图上绘制T细胞数量曲线(如图7),会发现它与病毒数量曲线的变化相呼应,在开始阶段,你会发现在急性期有显著的下降,直到免疫系统开始反击,此后尽管没有如何病毒的临床表征,病毒仍然在逐步破坏免疫系统,血液中的病毒数量缓慢增加,与此同时T细胞的数量缓慢减少,每天损失大约十到二十亿T细胞,在慢性期T细胞计数通常维持在每立方毫米500个细胞左右(500cells/mm3),1立方毫米大约一个针头的大小,这个阶段病人仍能较好的抵抗其它感染,尽管一些诸如肺结核的感染变得越来越经常且越来越严重,还记得HIV复制会产生变异么,值得支出的是,一些病人体内的HIV病毒出现X4链,它结合CXCR4辅助受体,也就是说,它只攻击T细胞,这些X4系的病毒在淋巴组织中游荡,逐步摧毁CD4+T细胞,因为90%的T细胞存在于淋巴组织中,并不是所有病人都出现X4系列,这种类型对疾病进程有何意义尚不完全清楚,当体内的T细胞数量低至200-500cells/mm3时,病人开始出现一些症状,如淋巴结肿大以及其它轻微的感染如口腔毛状白斑,这是由于艾巴氏病毒(EBV,Epstein-Barr Virus)感染所致,还有口腔念珠菌病,这是一种酵母菌感染。随着T细胞的进一步减少,数量降至200cells/mm3以下时,免疫系统受到严重破坏而产生妥协,这种情况下,HIV疾病进展到艾滋病阶段,患者会出现持续性发烧、疲乏、体重下降、腹泻,与此同时,血液中的HIV数量可能显著增加,一些具有艾滋病特征性的症状开始出现,比如反复发作的细菌性肺炎(Bacterial Pneumonia)、肺孢子菌肺炎(Pneumocystis Pneumonia)和真菌感染(Fungal infections)如食管念珠菌病(Candidiasis of Esophagus),其它的情况包括某些恶性肿瘤比如引起皮肤和其它软组织损伤的卡波西肉瘤(Kaposi Sarcoma)和脑组织原发性淋巴瘤。许多艾滋病患者死于健康的免疫系统通常能抵抗的感染,比如卡氏肺孢子菌、巨细胞病毒或鸟分枝杆菌复合物。
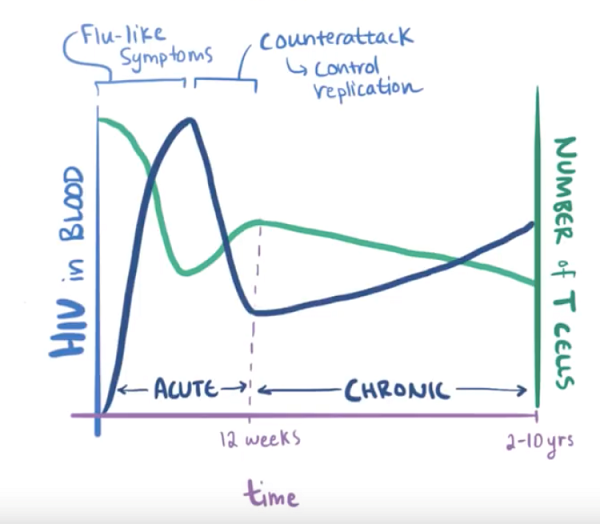
图7. 血液中HIV数量和T细胞数量针对时间的曲线图
(图片来自OSMOSIS.ORG)
男男性交是美国艾滋病传播的最常见方式,在资源有限的环境下,异性性交,男性对女性的传染是最常见的传播方式,尽管不大常见,但是也会出现女性对男性的传染,这是由于在被感染女性的阴道和子宫颈液体中会出现HIV病毒,事实上超过75%的HIV案例都是通过性交传播的,第二常见的传播途径包括静脉药物滥用和母婴传染,后者是指分娩过程中通过胎盘或者通过母乳喂养的途径传播,其它不常见的传播途径包括偶然的针头刺伤以及通过血液制品传播如输血。
诊断方面,有几种类型的HIV检测。1、抗体检测;2、抗原/抗体检测;3、RNA/DNA检测。抗体检测是检测机体产生的对抗HIV病毒的抗体,抗原检测是直接检测病毒,因此,抗原抗体检测在检测病毒抗体的同时也检测病毒本身,RNA检测是筛查病毒RNA,因此可以直接检测病毒,DNA检测是检测病毒性RNA的复制产物(由于逆转录病毒将自身的遗传信息复制到DNA中),作为筛查,推荐选择抗原抗体检测,因为它适合于感染早期诊断,对于筛选试验阳性者建议进行抗体或者核酸的确认试验。
目前,艾滋病无法治愈。治疗主要是帮助艾滋病患者延长寿命,维持健康,并且减少传播风险。最主要的治疗手段是抗逆转录病毒治疗,又称为ART(Antiretroviral Therapy)。ART不是单一药品,而是联合药物,即HIV联合治疗。这样可以减慢HIV复制,给免疫系统一个机会来回复并有效抵抗其它感染。但是,希望总是会有的。近期Science子刊《免疫》发表重大发现:超级T细胞受体有助杀死遭受HIV感染的细胞。来自澳大利亚莫纳什大学和法国巴斯德研究所的研究人员发现免疫细胞表面上的一组独特的“超级”受体能够杀死遗传多样性的人群体内的HIV,这就使得它们称为免疫疗法的一种潜在候选物。相关研究结果发表在2018年6月8日的Science Immunology期刊上,论文标题为“CD4+ T cell–mediated HLA class II cross-restriction in HIV controllers”。
图8. 超级T细胞攻击被病毒感染细胞。(图片来自Fineartamerica.com)
莫纳什大学生物医学发现研究所的Stephanie Gras副教授及其团队与来自巴斯德研究所的同事们研究了15名独特的HIV感染者:这些感染者具有抵抗艾滋病进展的免疫系统。这些罕见的被称作HIV控制者的患者可能具有治愈这种疾病的线索。
Gras说,“我们发现在HIV控制者中,这些CD4 T细胞(通常被视为破坏被感染细胞的杀伤性CD8 T细胞的辅助细胞)本身就能够转化为杀伤性CD4 T细胞。这些杀伤性CD4 T细胞因在它们的表面上表达‘超级’T细胞受体而能够识别极低数量的HIV。重要的是,当我们研究这些受体时,我们发现多名HIV控制者体内都存在相同的超级受体。”
T细胞受体识别结合到被称作人白细胞抗原(HLA)的特定分子上的病毒或细菌片段。HLA分子就像是指纹图谱那样:每个人都具有独特的HLA分子组合,这有助于免疫系统识别细菌和病毒等外来入侵者。
这个研究给我们很多启发,我们如果分离得到了这样超级T细胞受体(Super TCR),并且根据研究实际情况,进行进一步的优化,然后将病人自体的T细胞或者通用型的T细胞用这种超级TCR修饰,就有望杀死被HIV感染的病变细胞,达到控制HIV数量,恢复被感染者的免疫系统的目的,为艾滋病患者带来生的希望。